Thăm dò huyết động catheter động mạch phổi ở bệnh nhân phẩu thuật tim – Huỳnh Văn Minh
Thăm dò huyết động học là một lĩnh vực nghiên cứu quan trọng để theo dõi sự hồi sức của bệnh nhân trong và sau phẫu thuật. Đây là kỹ thuật nghiên cứu các yếu tố đảm bảo cung cấp và phân phối lượng máu đến các cơ quan trong cơ thể. Đầu những năm 1970, hai bác sĩ tim mạch H. J. C. thiên nga và w. Ganz đã phát minh ra một loại ống thông có thể đưa vào động mạch phổi, được gọi là ống thông thiên nga-ganz, vì vậy nó còn được gọi là ống thông động mạch phổi [65].
Ống thông được thiết kế với một quả bóng ở xa được thổi phồng để tạo điều kiện đưa từ tĩnh mạch chủ xuống tâm nhĩ phải, tâm thất phải và cuối cùng là vào động mạch phổi. Đây được coi là một cuộc cách mạng trong thăm dò huyết động học xâm lấn. Sự xuất hiện của loại catheter này là một bước tiến quan trọng trong lĩnh vực sinh lý tim mạch, đặc biệt đối với việc chẩn đoán và hướng dẫn hồi sức huyết động trong và sau phẫu thuật tim.
Xét nghiệm huyết động qua ống thông phổi có thể được thực hiện trong phòng hồi sức mà không cần phòng thí nghiệm đặt ống thông hoặc thiết bị đắt tiền. Ứng dụng của kỹ thuật này trong thăm dò huyết động đã được sử dụng ở nhiều trung tâm hồi sức trên thế giới để đo áp lực trong tim, áp lực động mạch phổi và đo các yếu tố quyết định hiệu suất. Cung lượng tim như cung lượng tim, độ bão hòa oxy tĩnh mạch hỗn hợp,… Đây là kỹ thuật xâm lấn do đó có những hạn chế nhất định so với các phương pháp đo huyết động không xâm lấn như siêu âm tim qua thực quản, hay mới nhất là kỹ thuật đo lưu lượng tim theo điện thế sinh. nguyên tắc thông qua các miếng dán điện cực ở vùng cổ ngực-lồng ngực. Tuy nhiên, việc ứng dụng catheter động mạch phổi trong chẩn đoán lâm sàng và theo dõi huyết động vẫn còn phổ biến, đặc biệt là trong lĩnh vực gây mê và hồi sức sau phẫu thuật tim, vì tính chất toàn diện và chính xác của nó đối với việc đánh giá và phát triển huyết động.
Bạn đang xem: áp lực mao mạch phổi bít là gì
Năm 1998, Sandham tuyên bố rằng công nghệ catheter động mạch phổi vẫn là công nghệ cung cấp các thông số huyết động đáng tin cậy nhất để giúp các bác sĩ hồi sức tiên lượng và hồi sức hiệu quả cho bệnh nhân. Hiệu quả nhất.
Phương pháp đặt ống thông động mạch phổi (pac) ít được sử dụng ở Việt Nam, nhưng cũng chưa được nghiên cứu kỹ lưỡng ngay cả ở các trung tâm hồi sức cấp cứu lớn như Hà Nội, Huế hay Thành phố Hồ Chí Minh. Vì vậy, chúng tôi thực hiện đề tài: “Phương Pháp Đo Huyết Động Qua Ống Thông Động Mạch Phổi Ở Bệnh Nhân Phẫu Thuật Tim” nhằm tìm hiểu:
1. Kỹ thuật xét nghiệm huyết động xâm lấn ống thông động mạch phổi.
2. Đặc điểm các thông số huyết động đo bằng catheter động mạch phổi.
3. Ứng dụng của catheter động mạch phổi thăm dò huyết động trong hồi sức bệnh nhân phẫu thuật tim.
Tôi. Thuyên tắc động mạch phổi
1. Nguyên lý của catheter động mạch phổi
– Ống thông động mạch phổi cổ điển gồm nhiều lỗ, chiều dài khoảng 110 cm và có một đầu nối với cảm biến áp suất.
Đầu của ống thông là lỗ xa để đo áp lực động mạch phổi (pap). Bong bóng catheter có thể tích 1,5 ml ngay phía sau đầu, và nhiệt điện trở nằm cách vị trí bóng khoảng 4 cm và được sử dụng để đo sự thay đổi nhiệt độ để đo cung lượng tim (tâm thu).
– Mỗi ống thông có thêm hai lỗ cách đầu ống thông 19cm và 30cm, tương ứng với khoảng cách từ đầu ống thông (trong nhánh động mạch phổi) đến tâm thất phải và tâm nhĩ phải để đo áp lực trong tâm nhĩ phải (rap )) hoặc áp lực tĩnh mạch trung tâm (cvp) và áp lực thất phải (rvp).
– Một số ống thông có thiết kế bề mặt phủ heparin để giảm huyết khối và bổ sung đường dẫn truyền để tạo nhịp thất tạm thời nếu cần.
– Ngoài ra, còn có một sợi cáp nối với ống thông động mạch phổi với màn hình để truyền tín hiệu dạng sóng và áp suất đến màn hình.
– Tín hiệu áp suất được truyền từ cơ thể đến màn hình điều khiển thông qua một ống truyền nửa cứng, không đàn hồi, và dây dẫn sau đó được làm sạch bong bóng khí bằng dung dịch muối đẳng trương trong pha heparin. Hệ thống dây truyền dẫn, với các bộ chuyển đổi tín hiệu, sau đó kết nối với màn hình hiển thị thông qua các dây cáp truyền tín hiệu.
2. Chỉ định và chống chỉ định
2.1. Chỉ định đặt ống thông động mạch phổi
Mặc dù ống thông động mạch phổi đã được sử dụng phổ biến trong hơn bốn thập kỷ, cho đến nay vẫn chưa có khuyến cáo cụ thể nào về việc sử dụng ống thông động mạch phổi. Một số bài báo đã trình bày các khuyến cáo của các tác giả về chỉ định và chống chỉ định sử dụng catheter động mạch phổi. Có rất nhiều hiệp hội nghề nghiệp và cố vấn nghề nghiệp đồng ý về vấn đề này.
Trường Đại học Tim mạch Hoa Kỳ đã công bố một sự đồng thuận về việc sử dụng catheter động mạch phổi ở bệnh nhân tim mạch vào năm 1998, lưu ý rằng kỹ thuật đặt catheter động mạch phổi đặc biệt quan trọng trong chẩn đoán tăng áp động mạch phổi. Các khuyến nghị chung về việc sử dụng ống thông động mạch phổi (pac) trong thực hành lâm sàng như sau:
a) Chỉ định đặt catheter động mạch phổi pac cho mục đích chẩn đoán – chẩn đoán sốc. – Chẩn đoán phân biệt phù phổi do áp lực phổi cao hay thấp. – Chẩn đoán tăng áp động mạch phổi nguyên phát. – Chẩn đoán bệnh van, shunt nội tim, chèn ép tim và thuyên tắc phổi. – Theo dõi, đánh giá và điều trị nhồi máu cơ tim cấp phức tạp. – Đánh giá đáp ứng huyết động với liệu pháp. Đánh giá tình trạng suy đa phủ tạng và / hoặc bỏng nặng. – Đánh giá tình trạng huyết động không ổn định sau phẫu thuật tim. – Đánh giá đáp ứng điều trị ở bệnh nhân tăng áp động mạch phổi nguyên phát.
b) Chỉ định một ống thông động mạch phổi pac cho mục đích điều trị. – Điều trị thuyên tắc phổi do bong bóng khí.
2.2. Chống chỉ định cho việc thu nhỏ động mạch phổi
Sự đồng thuận của ac 1998 không khuyến nghị bệnh tim mạch như sau:
– Bệnh nhân hở van ba lá cơ học hoặc van động mạch phổi cơ học. – Bệnh khối tim phổi (huyết khối và / hoặc khối u). – Viêm nội tâm mạc vùng van ba lá hoặc van động mạch phổi.
Thứ hai. Các thông số huyết động và áp suất đặc trưng dạng sóng
1. Đặc điểm của các loại căng thẳng trong điều kiện sinh lý
1.1. Áp suất tâm nhĩ phải
Các dạng sóng áp suất của tâm thất trái và phải của tim có những đặc điểm sinh lý tương tự, nhưng vẫn có những đặc điểm khác nhau.
– Trong trường hợp không có bệnh lý tim mạch, áp lực tĩnh mạch trung tâm (cvp) và áp lực tâm nhĩ phải (rap) bằng áp lực tâm trương thất phải (rvdp).
– Áp lực tĩnh mạch trung tâm trung bình và áp lực tâm nhĩ phải dao động từ 0-5 mmhg và thay đổi theo áp lực lồng ngực và nhịp hô hấp.
– Tâm thu nhĩ phải thay đổi áp suất bên trong, do đó áp lực tâm nhĩ phải phụ thuộc vào thể tích tuần hoàn. Tâm nhĩ phải co bóp để tạo ra các sóng áp suất gọi là sóng. Một sóng c lồi nhỏ được nhìn thấy ở cuối sóng giảm dần, gây ra bởi sự đóng thứ phát của van ba lá. Đoạn giảm dần bắt đầu sau sóng a được gọi là đoạn giảm dần x. Độ dốc của đường cong áp suất tâm nhĩ phải là do sự giãn nở của tâm nhĩ phải và chuyển động đi xuống của van ba lá. Tiếp theo là sóng v, có hình dạng nhỏ hơn một chút so với sóng a, sóng v phản ánh sự đổ đầy của tâm nhĩ phải trong thời gian tâm thu thất. Đoạn y giảm dần xuất hiện sau sóng v và thể hiện sự đổ đầy nhanh chóng của tâm thất phải sau khi van ba lá mở ra.

– cvp cao thường gặp ở cả hai loại suy tim. Các nguyên nhân khác gây tăng áp lực tâm nhĩ phải bao gồm trào ngược van ba lá hoặc hẹp van ba lá, tăng áp động mạch phổi, quá tải dịch, viêm màng ngoài tim co thắt và chèn ép tim.
– Có một cơn sóng thần kinh mở rộng, xảy ra khi tâm nhĩ phải co bóp mạnh và van ba lá đóng lại. Sóng a của đại bác đã được phát hiện trong nhiều chứng loạn nhịp tim, bao gồm nhịp nhanh bộ nối và thất, và ở những bệnh nhân được đặt máy tạo nhịp thất. Sóng V lớn hơn xảy ra trong trào ngược van ba lá, cường độ của sóng này phụ thuộc vào kích thước và độ đàn hồi của tâm nhĩ phải.
1.2. Áp lực động mạch phổi
– Trên đường cong áp lực động mạch phổi (pap), một dạng sóng dốc lên do co thất phải (thì tâm thu), một tiếng vang lõm trên một đường dốc xuống do đóng van động mạch phổi.
Huyết áp tâm thu của động mạch phổi bình thường là 20-30mmhg, bằng với huyết áp tâm thu chính xác.
– Áp lực động mạch phổi tăng trong điều kiện tăng lưu lượng máu đến phổi (ví dụ, tăng thể tích tuần hoàn), suy thất trái và sức đề kháng cao (tăng áp động mạch phổi, bệnh van hai lá).
1.3. Tắc nghẽn áp lực động mạch phổi
– Khi đầu ống thông vào đúng vị trí và bóng ống thông được bơm căng, dạng sóng áp lực phổi biến mất và được thay thế bằng dạng sóng áp lực động mạch phổi bị tắc. Điều này là do sự lạm phát bóng đẩy đầu ống thông ra xa hơn (khoảng 2 cm) vào nhánh nhỏ của động mạch phổi, nơi dòng máu đến phổi bị tắc nghẽn bởi bóng. Đường biểu diễn áp suất, và do đó không có xung, và được gọi là áp lực động mạch phổi biên pcwp (paop áp lực động mạch phổi).

– Áp lực tắc động mạch phổi bằng áp lực nhĩ trái nếu đầu ống thông động mạch phổi ở đúng vị trí bình thường của nhu mô phổi và không có tắc nghẽn mạch máu phổi. Khi bóng của ống thông được bơm căng, nó sẽ ngăn máu chảy lên từ tâm thất phải và tạo ra một cột máu giữa lỗ xa ở cuối ống thông và tâm nhĩ trái.

– Dạng sóng áp lực động mạch phổi bị tắc nghẽn phản ánh sự thay đổi áp suất trong tâm nhĩ trái. Các sóng a, c và v được tạo ra bởi sự co bóp của tâm nhĩ trái tương tự như của tâm nhĩ phải.
– Dạng sóng áp suất có thể được phát hiện bằng cách theo dõi cả điện tâm đồ và đường cong áp suất trên cùng một màn hình. Khoảng thời gian của sóng áp lực phổi liên quan đến sóng điện tâm đồ trên màn hình, trong đó sóng áp suất a tương ứng với sóng qrs trên điện tâm đồ và sóng áp lực v tương ứng với sóng t trên điện tâm đồ.
* Vùng phổi bị chia cắt về phía tây
– Ở vùng 1 (đỉnh), áp lực phế nang (palv) cao hơn áp lực động mạch phổi trung bình và áp lực tĩnh mạch phổi (pvp), do đó lưu lượng máu phụ thuộc vào áp lực phế nang. Ở vùng 2 (vùng trung tâm phổi), áp lực động mạch phổi pap cao hơn áp lực phế nang palv, ngược lại cao hơn áp lực tĩnh mạch phổi pvp, do đó lưu lượng máu phụ thuộc vào sự cân bằng giữa pap và pvp.palv. Vùng 1 và 2 không có kết nối trực tiếp với tâm nhĩ trái do các mao mạch phổi bị xẹp. Ở vùng 3 (vùng nhồi máu phổi), áp lực phế nang thấp hơn áp lực động mạch phổi và áp lực tĩnh mạch phổi, do đó thường không có mao mạch bị xẹp, dòng máu không bị gián đoạn và nó thông trực tiếp với tâm nhĩ trái. Điều này giải thích tại sao giá trị của áp lực tắc động mạch phổi chỉ có thể phản ánh chính xác áp lực nhĩ trái khi đầu ống thông động mạch phổi được đặt đúng vị trí mạch máu vùng 3.
– Với bệnh nhân ở tư thế nằm ngửa, thường thuận tiện đưa đầu ống thông động mạch phổi vào đúng vị trí mạch ở Vùng 3 để giúp đo chính xác các giá trị áp lực tâm nhĩ trái, như lưu lượng máu ở Vùng 3 thường tăng cao và có xu hướng nổi bong bóng. Ở những bệnh nhân hồi sức cần thở máy với áp lực cuối thở ra dương tính (peep) và peep> 10cmh2o, lưu lượng máu vùng 3 có thể giảm.
Chụp X-quang ngực thẳng là lý tưởng cho vị trí của đầu ống thông động mạch phổi ngang với tâm nhĩ trái, tuy nhiên, có thể chụp thêm X-quang ngực bên nếu muốn. Nếu vẫn không tìm thấy đầu ống thông, hãy kiểm tra khí máu ở lỗ xa của đầu ống thông sau khi bóng được bơm căng.
1.4. Cung lượng tim
– Cung lượng tim có thể được đo bằng các phương pháp khác nhau thông qua ống thông động mạch phổi pac. Cung lượng tim có thể được tính theo nguyên lý Fick, đó là quy luật bảo toàn và cân bằng giữa cung và cầu của một chất, là sự chênh lệch về nồng độ của chất đó trong máu động mạch và tĩnh mạch. Trong trường hợp đo cung lượng tim bằng ống thông động mạch phổi, trong đó chất là oxy, cung lượng tâm thu được tính là: co = vo2 / (high2 – cvo2).
– Nhiều loại ống thông động mạch phổi cho phép đo cung lượng tim tâm thu bằng phương pháp pha loãng chất chỉ thị gọi là pha loãng nhiệt độ. Phương pháp này hiệu quả hơn vì máy bơm chỉ thị sẽ không bật lại và không cần lấy máu. Một thể tích đã biết (5-10ml) nước muối lạnh (thường ≤25ºc) được tiêm nhanh chóng vào cổng gần của ống thông tâm nhĩ phải. Một điện trở nhiệt ở đầu ống thông động mạch phổi sẽ giúp theo dõi sự thay đổi của nhiệt độ máu, và màn hình sẽ hiển thị biểu đồ nhiệt độ theo thời gian.
– Sự thay đổi nhiệt độ do pha loãng máu tĩnh mạch ấm với dung dịch tiêm tỷ lệ nghịch với cung lượng tim. Phương trình Stewart-Hamilton để tính cung lượng tim bằng cách pha loãng nhiệt như sau: q = v1 (tb – t1) k1 k2 / tb (t) dt.
– Phương trình Stewart-Hamilton giải thích cách các lỗi trong kỹ thuật này có thể khiến sai số giảm hoặc tăng khi đo cung lượng tim. Tiêm dung dịch hoặc chỉ bơm với một lượng dung dịch nhỏ hơn mức cần thiết có thể gây ra sai số và biểu đồ cho thấy sự thay đổi nhỏ hơn về nhiệt độ theo thời gian, điều này làm cho nhịp tim tăng giả tạo.
Nguyên nhân có thể do hệ thống hở, shunt trái-phải trong tim, do động tác bơm không đủ nhanh và ống thông không được đưa vào đúng vị trí. Ngược lại, bơm quá nhiều chất lỏng hoặc bơm quá chậm có thể gây giảm cung lượng tim đo được một cách giả tạo. Sai số nhiệt độ có thể xảy ra khi truyền liên tục. Sự tắc nghẽn huyết khối hoặc áp lực đầu ống thông lên thành mạch có thể làm suy giảm chức năng của điện trở nhiệt, dẫn đến sai số.
1.5. Độ bão hòa oxy tĩnh mạch hỗn hợp svo2
Độ bão hòa ôxy tĩnh mạch hỗn hợp svo2 là giá trị đại diện cho kết quả cuối cùng của quá trình cung cấp ôxy và tiêu thụ ôxy trong mô cơ quan: svo2 = cung cấp o2 – tiêu thụ o2.
Khi có nguy cơ mất cân bằng giữa cung và cầu oxy, cơ thể sẽ bù đắp; kết quả của sự bù đắp này được phản ánh trong giá trị svo2.
Svo2 bình thường cho thấy đủ oxy trong mô; các giá trị svo2 thấp đáng kể là cung cấp oxy không đủ hoặc nhu cầu oxy tăng lên. Dù lý do là gì, khi s o2 giảm đồng nghĩa với việc cơ thể không còn khả năng duy trì cân bằng oxy và cần phải có biện pháp can thiệp điều trị thích hợp.
– Đo độ bão hòa oxy động mạch phổi, máu trở về từ tĩnh mạch chủ trên, tĩnh mạch chủ dưới và xoang vành. Kỹ thuật đo svo2 dựa trên quang phổ tia phản xạ. Quang phổ của sóng truyền dọc theo một sợi quang được tích hợp trong ống dẫn. Quang phổ này sau đó được truyền tới cảm biến sóng ánh sáng trong mô-đun quang học của màn hình. Vì sự hấp thụ ánh sáng của hemoglobin và oxyhemoglobin khác với sóng quang phổ, bộ tách sóng quang có thể phân tích phần trăm độ bão hòa oxy svo2
– Trong giới hạn bình thường của svo2 (60% -80%), bác sĩ có thể đánh giá xem tưới máu mô có đầy đủ hay không. Giá trị Svo2 <60% là do giảm phân tách oxy hoặc tăng tiêu thụ oxy. Khi khả năng bù trừ của cơ thể bị hạn chế và oxy không đủ cung cấp cho các mô thì giá trị svo2 <40%. Bảng dưới đây minh họa các trường hợp lâm sàng dẫn đến mất cân bằng giữa cung và cầu oxy. Giá trị svo2 cao có thể do kỹ thuật đặt ống thông sâu nên máu ở lỗ ống thông xa là máu ở gần phế nang giàu ôxy nên độ bão hòa ôxy cao bằng máu động mạch. Đôi khi, ở một số bệnh nhân đã đáp ứng các tiêu chuẩn chẩn đoán về tình trạng thiếu oxy mô, các giá trị s o2 là bình thường hoặc tăng cao. Có 3 lý do:
+ Hiện tượng trộn máu động mạch và máu động mạch do shunt động mạch: Trong trường hợp này, lượng oxy phân ly vào mô (qt (tổng) x high2) được chia thành hai phần: một phần tách ra. o2 Khi máu chảy qua mô (qc x cao2); phần còn lại theo một ống dẫn lưu thông qua các tiểu động mạch và tĩnh mạch mà không đi qua mô (qs x cao2). Những tiếng né tránh như vậy thường gặp trong sốc nhiễm trùng.
Trong trường hợp cung cấp oxy không đủ, sự phân bố lưu lượng máu bất thường có thể dẫn đến tăng giá trị s o2. Thông thường, cơ thể bù đắp bằng cách giảm lưu lượng máu đến các mô có nhu cầu oxy thấp để cung cấp lưu lượng bổ sung cho các mô có nhu cầu oxy cao hơn. Nếu sự phân bố lại tưới máu không xảy ra, tình trạng thiếu oxy sẽ xảy ra ở các mô không nhận đủ oxy, trong khi các mô có nhu cầu oxy thấp sẽ được cung cấp nhiều oxy hơn. Sau khi máu trở lại qua các mô có nhu cầu oxy thấp, ngay cả khi các mô khác thiếu oxy, nồng độ oxy sẽ tăng lên dẫn đến tăng s o2.
+ Giảm oxy do nhiễm độc tế bào: Giảm tiêu thụ oxy ở bệnh nhân có thể do mất hoạt tính oxydase hoặc giảm một phần chức năng. Điều này dẫn đến nồng độ oxy sau mô vẫn cao xấp xỉ nồng độ oxy trong máu động mạch và tăng s o2. Trong các mô, nồng độ oxy cao gây độc tế bào, điều này đã được quan sát thấy ở những bệnh nhân bị ngộ độc xyanua được điều trị bằng natri nitroprusside.

1.6. Tải trước (áp suất cuối tâm thu thất trái)
Áp lực động mạch phổi tắc nghẽn phản ánh giá trị của vòng áp suất tâm nhĩ trái, một chỉ số của áp lực tâm trương thất trái trong trường hợp không có bệnh van hai lá. Điều này có nghĩa là giá trị của áp lực tắc phổi phản ánh thể tích cuối tâm trương thất trái (lvedv) hoặc áp lực cuối tâm trương thất trái (lvedp).
Áp suất mao mạch phổi là một phép đo áp suất thủy tĩnh mao mạch phổi (pchp), giúp đánh giá lượng nước trong phổi. Khái niệm này đúng khi cho rằng sức cản của hệ thống tĩnh mạch phổi bằng 0, trong khi thực tế mao mạch và tĩnh mạch phổi chiếm xấp xỉ 40% tổng sức cản mạch máu phổi. Giá trị này cao hơn ở những bệnh nhân được hồi sức co mạch phổi do thiếu oxy và hội chứng suy hô hấp cấp (ARDs). Áp suất thủy tĩnh trong mao mạch phổi PCHP luôn lớn hơn áp suất trong động mạch phổi ở PAWP. Nếu căn nguyên là tăng áp lực tĩnh mạch phổi mãn tính (pvp), tăng tính thấm, tăng áp lực trong màng phổi hoặc tăng độ thẩm thấu, thì giá trị của áp lực thủy tĩnh mao mạch phổi (pchp) trong phù phổi có thể được đánh giá bằng cách sử dụng bàn chân.
1.7. Ảnh hưởng của hô hấp đến dạng sóng áp suất
papp Áp lực động mạch phổi tắc nghẽn cũng bị ảnh hưởng bởi tốc độ hô hấp. Chọn thời điểm thích hợp để đo PAH là rất quan trọng vì áp lực trong lồng ngực có thể thay đổi rất nhiều theo tốc độ hít vào hoặc thở ra, và những áp lực này có thể ảnh hưởng đến hệ thống mạch máu và phổi. Khi cảm hứng tự phát, áp lực trong lồng ngực giảm (áp lực âm); trong khi thở ra, áp lực trong lồng ngực tăng (áp lực dương). Thông khí tích cực (ví dụ, ở bệnh nhân đặt nội khí quản) có thể đảo ngược điều này. Để giảm thiểu ảnh hưởng của tốc độ hô hấp lên áp lực trong lồng ngực, nên đo áp lực động mạch phổi vào cuối thời gian thở ra, khi áp lực trong lồng ngực gần bằng không. p>
Ở những bệnh nhân có phản ứng có hại nghiêm trọng, thường khó xác định thời điểm hết hạn sử dụng. Trong những trường hợp này, thuốc an thần hoặc bổ sung thuốc giãn cơ có thể được yêu cầu để chống lại tác động của tốc độ hô hấp cưỡng bức trên đường cong áp suất.
1.8. Ảnh hưởng của áp lực dương cuối thở ra
PEEP (nội sinh hoặc ngoại sinh) ảnh hưởng đến hệ mạch phổi. Độ đàn hồi của phổi là yếu tố quyết định chính đến hiệu ứng áp lực này. Một số điều kiện y tế (ARD) thường có độ đàn hồi của phổi kém (phổi ngưng tụ) và ít ảnh hưởng đến sự dẫn truyền áp suất. Cần biết cách điều chỉnh áp lực động mạch phổi gây tắc PAWP trong trường hợp sử dụng peep. Mặc dù được nhiều người đi trước ủng hộ, nhưng việc sử dụng peeping tạm thời và ngắt quãng có thể có tác dụng hồi phục, chẳng hạn như trụy tim mạch hoặc giảm oxy máu, khó có thể đảo ngược.
Khi sử dụng peep lớn hơn 10cmH2o, giá trị của áp lực động mạch phổi do tắc PAWP đã điều chỉnh phải được tính theo công thức sau. Các bàn chân bắt buộc = Các bàn chân có thể đo lường – 1/2 (Peek / 1,36).
Nếu có thể, hãy đặt một quả bóng bay để đo áp suất trong thực quản, sau đó đặt chân mong muốn = chân đo – thực quản
2. Đặc điểm của dạng sóng áp suất ở trạng thái bệnh lý
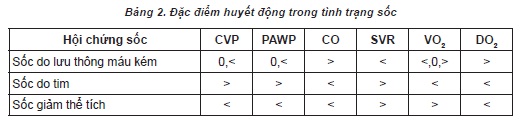
Sốc được định nghĩa là không đủ tưới máu để đáp ứng nhu cầu trao đổi chất của các mô cơ quan. Các dạng phổ biến nhất là sốc giảm thể tích, sốc tim, sốc nhiễm trùng và sốc tắc nghẽn. Các ống thông động mạch phổi được sử dụng phổ biến được sử dụng để điều chỉnh rối loạn các thông số huyết động được trình bày trong bảng dưới đây.

2.1. Sốc giảm thể tích
Sốc giảm thể tích là do giảm thể tích máu tuần hoàn do cơ thể bị mất máu hoặc chất lỏng. Tải trước giảm đáng kể, dẫn đến không đủ áp suất nạp đầy. Tụt huyết áp và nhịp tim nhanh xảy ra ở bệnh nhân sốc giảm thể tích. Áp suất thấp bất thường trong buồng tim, tĩnh mạch và hệ thống mạch máu.
Các đường thể hiện áp lực ống động mạch phổi dao động ở biên độ thấp.
2.2. Sốc tim
Sốc tim do chức năng tim bị suy giảm nghiêm trọng. Sốc tim được đặc trưng bởi huyết áp tâm thu giảm xuống dưới 80 mmhg, chỉ số tim dưới 1,8 lít / phút / m2 và tăng áp lực động mạch phổi trên 18 mmhg. Dạng sốc này có thể do nguyên nhân trực tiếp từ cơ tim (nhồi máu cơ tim to, bệnh cơ tim nặng) hoặc do nguyên nhân cơ học gây quá tải cơ tim (suy van hai lá nặng cấp tính, vỡ vách liên thất cấp).
Các nguyên nhân phổ biến của trào ngược van hai lá cấp tính ở icu là vỡ dưới ổ răng thứ phát sau nhồi máu cơ tim cấp tính, hoặc thiếu máu cục bộ cơ tim dẫn đến rối loạn chức năng của thanh chống này, viêm nội tâm mạc nhiễm trùng, đứt dây chằng và chấn thương. Nguyên nhân khác do bệnh thấp khớp hoặc bệnh van hai lá thoái hóa. Trào ngược van hai lá cấp tính là hiện tượng một lượng lớn máu trở về tâm nhĩ trái kém đàn hồi làm tăng áp lực tĩnh mạch phổi và gây phù phổi. Lúc này thường thấy sóng V nằm trên đường sóng áp lực động mạch phổi.
Dạng sóng của động mạch phổi cao bất thường vì sóng v rộng được biểu thị bằng áp lực hồi âm tâm nhĩ trái tác động lên hệ mạch phổi. Y giảm rất nhanh do máu từ tâm nhĩ trái bị giãn ra quá nhanh. Điều quan trọng là phải phân biệt giữa sóng V rộng và sóng áp lực động mạch phổi tâm thu. Nếu không làm như vậy có thể phải tiếp tục đặt ống thông động mạch phổi để tăng thêm áp lực gây tắc động mạch phổi, làm tăng nguy cơ thủng phổi.
Trong chứng trào ngược hai lá mãn tính, máu trào ngược ồ ạt sẽ giãn ra đáng kể để chứa tâm nhĩ trái. Ngược lại với bệnh trào ngược cấp tính, áp lực tâm nhĩ trái thấp hơn và sóng V mở rộng thường không xảy ra.
2.3. Sốc nhiễm trùng
Sốc nhiễm trùng là nguyên nhân phổ biến nhất gây tử vong ở các ICU ở Hoa Kỳ. Sốc nhiễm trùng huyết là tình trạng sốc trong đó tuần hoàn máu bị suy giảm, biểu hiện là tình trạng giãn mạch ngoại vi. Mặc dù cung lượng tim có thể bình thường hoặc tăng cao, các cơ quan và mô vẫn bị giảm tưới máu. Các dạng sốc khác có rối loạn tuần hoàn bao gồm sốc phản vệ, sốc thần kinh và suy tuyến thượng thận. Ống thông Swan-ganz thường hữu ích trong việc phát hiện áp suất lấp đầy thấp trong những tình huống sốc này.
2.4. Sốc tắc nghẽn ngoài tim
Chèn ép tim là một ví dụ điển hình của loại sốc này. Chèn ép tim là do sự tích tụ nhanh bất thường của chất lỏng trong khoang màng ngoài tim. Áp lực màng ngoài tim tăng cao ảnh hưởng đến việc đổ đầy tâm thất, giảm tiền tải, giảm thể tích đột quỵ và giảm cung lượng tim. Điều này có thể là thứ phát sau nhiễm virus, bệnh ác tính, chấn thương hoặc chấn thương do chấn động. Nỗ lực thấp đến 50 mL có thể cản trở quá trình làm đầy tim trong thời kỳ tâm trương, do đó làm giảm nghiêm trọng cung lượng tim. Đổ đầy tâm thất bị ảnh hưởng trong thời kỳ tâm trương, do đó ảnh hưởng đến sự cân bằng vốn có trong tâm trương. Khi đó áp suất tâm nhĩ phải xấp xỉ bằng áp suất tâm trương thất phải, gần bằng áp suất tâm trương phổi và cũng tương đương với trị số của áp lực tắc động mạch phổi.
Các dạng sóng áp suất tâm nhĩ phải thể hiện sóng x dao động nhỏ, dốc y ngắn hoặc không có và áp suất tâm nhĩ phải trung bình tăng. Sự dao động của áp lực động mạch phổi với sự hô hấp bị mất đi. Ở những bệnh nhân chèn ép, huyết áp tâm thu toàn thân xuất hiện như một sóng xung đảo ngược. Các nguyên nhân khác của sốc tắc nghẽn ngoài tim bao gồm tràn dịch màng phổi ồ ạt và tràn khí màng phổi do tăng huyết áp.
2.5. Các bệnh tim mạch khác
2.5.1. Viêm màng ngoài tim co thắt
– Dày màng ngoài tim là căn nguyên của viêm màng ngoài tim co thắt. Điều này được thấy ở những bệnh nhân bị thấp khớp, lao, ung thư di căn, hoặc do bức xạ vùng ngực hoặc tiền sử phẫu thuật tim hở trước đó. Nguyên nhân cũng có thể là vô căn. Không gian màng ngoài tim dày lên và không đàn hồi dẫn đến việc đổ đầy tâm thất bị hạn chế và nhanh hơn, với một bình nguyên trên đường cong áp lực RV điển hình của viêm màng ngoài tim co thắt. Đây là dạng sóng “phẳng và cao nguyên”, hay ký hiệu căn bậc hai; sóng áp suất tâm nhĩ phải có hình dạng m hoặc w đặc trưng. Các sóng a và v có các đoạn x và y giảm dần và nhanh và ngắn, trái ngược với hình ảnh được thấy trong chèn ép tim ở trên. Giá trị áp lực tắc động mạch phổi có thể cao tới 20-25 mmhg, và thường có dạng sóng rất giống với áp lực tâm nhĩ phải. Dạng sóng xung đảo ngược ít gặp trong viêm màng ngoài tim co thắt hơn trong chèn ép tim. 2.5.2. Hẹp van hai lá
– Trong hẹp van hai lá nặng, áp lực tâm nhĩ trái tăng và do đó áp lực tắc phổi cũng tăng. Tăng áp động mạch phổi phụ thuộc vào mức độ nghiêm trọng của tổn thương van. Điều này dẫn đến tăng áp suất tâm thu thất phải và tăng kích thước sóng trên đường cong áp suất tâm nhĩ phải. Áp lực tâm trương thất phải có thể tăng nếu tâm thất phải bị tổn thương hoặc do trào ngược van ba lá. Rung nhĩ, một biến chứng thường gặp của hẹp van hai lá, có thể làm mất biểu hiện sóng trên đường cong áp lực tâm nhĩ phải và đường cong áp lực động mạch phổi.
2.5.3. Hẹp van động mạch chủ
– Hẹp động mạch chủ có thể ở trên, van trên hoặc dưới van. Các dạng sóng của tâm nhĩ phải, rvp thất phải và pap của động mạch phổi thường có hình dạng bình thường trừ khi hẹp van tim tiến triển thành suy tim sung huyết. Do tính đàn hồi của tâm thất trái giảm, dạng sóng áp lực động mạch phổi bị tắc có thể biểu hiện sóng a bị giãn trong bệnh hẹp nặng.
2.5.4. Hở van động mạch chủ
– Các bất thường huyết động khác nhau giữa trào ngược động mạch chủ cấp tính và mãn tính. Trào ngược động mạch chủ cấp tính thường gặp nhất là do viêm nội tâm mạc nhiễm trùng, chấn thương ngực, bóc tách động mạch chủ lên và bệnh van thoái hóa. Các biểu hiện huyết động của suy động mạch chủ cấp bao gồm các giá trị tâm thu và tâm trương tăng nhẹ ở tâm nhĩ phải và tâm thất phải. Huyết áp tâm thu và huyết áp tâm trương của động mạch phổi và áp lực tắc động mạch phổi cũng tăng lên. Quan sát đường cong áp lực động mạch hệ thống đôi khi có thể thấy dạng sóng rộng và cao mà không có tiếng vang. Suy động mạch chủ cấp tính và mãn tính thường có các biểu hiện tương phản nhau; dạng sóng áp lực xung giãn ra ít phổ biến hơn trong suy động mạch chủ cấp tính.


v. Kết luận
Phương pháp thông động mạch phổi để thăm dò huyết động đã được nghiên cứu và phát triển tại nhiều trung tâm hồi sức trên thế giới. Đây được coi là tiêu chuẩn vàng để đánh giá huyết động ở những bệnh nhân nặng, đặc biệt là sau phẫu thuật tim, cần theo dõi liên tục dữ liệu chức năng tim sau phẫu thuật sửa chữa các tổn thương tim. Kỹ thuật thực hiện không quá phức tạp nhưng là kỹ thuật xâm lấn nên cần cân nhắc kỹ lưỡng về hiệu quả. Các thông số huyết động được đo bằng catheter động mạch phổi có thể được sử dụng để hồi sức huyết động bao gồm áp lực tĩnh mạch trung tâm cvp, áp lực nhĩ phải, áp lực thất phải, phân suất tống máu thất phải rvef, áp lực động mạch phổi, áp lực tắc động mạch phổi và các thông số đánh giá hoạt động chẳng hạn như cung lượng tim tâm thu và độ bão hòa oxy tĩnh mạch hỗn hợp s o2 khác nhau trong toàn bộ hệ thống tim phổi.
Một nghiên cứu huyết động học được thực hiện qua ống thông động mạch phổi để hiểu các giá trị áp suất trong buồng tim và các mạch lớn. Ngoài ra, việc hiểu và phân tích các đặc điểm của dạng sóng áp lực và các thông số huyết động đo bằng catheter động mạch phổi có thể giúp phát hiện các dấu hiệu hữu ích trong chẩn đoán bệnh tim mạch, đặc biệt hữu ích trong hồi sức huyết động cho bệnh nhân nặng.
Ống thông động mạch phổi không được sử dụng thường quy trong phẫu thuật tim, mà chỉ để theo dõi huyết động ở những bệnh nhân có nguy cơ đáng kể, đặc biệt có nguy cơ thuyên tắc phổi, bệnh tim mạch và rối loạn huyết động do phẫu thuật tim của bệnh nhân. Trên cơ sở đánh giá và phân tích các thông số huyết động, bác sĩ có các phương pháp điều trị hồi sức thích hợp, và bản thân ống thông động mạch phổi cũng là phương tiện đánh giá hiệu quả của các phương pháp điều trị này.
Tài liệu tham khảo
1. binanay c, califf rm, hasselblad v, v.v. (2005), Suy tim sung huyết và đánh giá hiệu quả của việc thông động mạch phổi: Thử nghiệm thoát hiểm. Jama. 2005 Ngày 5 tháng 10; 294 (13): 1625-33.
2. bojan paunovic, md (2007), Đặt ống thông động mạch phổi. , sat sharma, md, frcp (c), fccp, facp, dabsm, Thông tin cộng tác viên và Tiết lộ. Cập nhật: 20 tháng 12 năm 2007.
3. Chatterjee, K. (2009), ống dẫn swan-ganz: quá khứ, hiện tại và tương lai. Một quan điểm. đi xe đạp. Ngày 6 tháng 1 năm 2009; 119 (1): 147-52.
4. edwards Lifeciences (2007), “Kết hợp cung lượng tim liên tục và svo2 tại giường bệnh” để theo dõi độ bão hòa oxy tĩnh mạch hỗn hợp liên tục (svo2) bằng cách sử dụng hệ thống đo oxy swan-ganz, ấn bản thứ 2, trang 17 – 20.
5. greenberg sb, Murphy gs, người bán hàng js. (2009), ống thông động mạch phổi được sử dụng hiện nay. chăm sóc crit curr opin. 2009 Tháng 6; 15 (3): 249-53.
6. harvey s, harrison da, ca sĩ m, v.v. (2005), Đánh giá Hiệu quả Lâm sàng của Ống thông Động mạch Phổi trong Quản lý Bệnh nhân Chăm sóc Đặc biệt (pac-man): Một Thử nghiệm Có Kiểm soát Ngẫu nhiên. Cây thương. 2005 ngày 6-12 tháng 8; 366 (9484): 472-7.
7. jacka mj, cohen mm, to t, devitt jh, byrick r (2002), khả năng ứng dụng của catheter động mạch phổi trong phẫu thuật tim mạch. can j anesth 2002, 49: 276-282.
8. jacka mj, cohen mm, to t, devitt jh, byrick r (2002), các bác sĩ gây mê tim mạch sử dụng và ưa thích siêu âm tim qua thực quản và ống thông động mạch phổi. Thuốc giảm đau gây nghiện 2002, 94: 1065-1071.
9. jondeau guillaume, jean-Pierre bourdarias (1998), “Étudequant Định tính de la fonction cardiaque”, traité de heartlogie, 11-002-a-40. 58.
Tác giả: Huang Wenming, Duan Deying …
Đơn vị công tác: Bệnh viện Trung ương Huế
Nguồn Nội y Việt Nam



